Stresserleben & posttraumatische Belastungsstörungen
1. Die Stress-Definition:
- Jedwede Herausforderungen im Alltag, die mit seelischen Belastungen verbunden sind:
- Stress am Arbeitsplatz - Familiäre Konflikte - Belastende Lebensereignisse: Krankheit und Scheidung.
Eigenschaften von Stress:
- Können die Stress erzeugenden Herausforderungen bewältigt werden und ist der Stressauslöser vorüber, kehrt der normale Alltag wieder zurück, alles normalisiert sich.
- Manchmal kann das Stresserleben jedoch anhalten und im Organismus zu einem sog. Burn-Out führen. Dann können sich klinische Störungen wie panikartige Ängste, Depressionen oder auch ein „innerlich-weggetreten-sein“ (sog. Dissoziationen, u.a.m.) entwickeln.
2. Die Trauma-Definition:
- Ein traumatisches Ereignis ist unvorhersehbar und geschieht mit überwältigender Wucht.
- Es geht in der Regel mit einem Erleben von massiver Bedrohung der Sicherheit oder eigenen Untersehrheit einher. Das damit verbundene Ausmaß an Kontrollverlust löst eine psychophysiologische Alarmreaktion aus.
- Die Person steht dann unter Schock und spürt sich nicht mehr, kann auch nicht mehr rational planen und denken. Vielmehr stellen sich Panik, Entsetzen, Verzweiflung und Hilflosigkeit ein.
- Das Trauma wirkt auf den ganzen Organismus ein und nimmt einen bio-psycho-sozialen Verlauf. Dieser Verlauf kann bei der Person zu unterschiedlichen Traumafolgestörungen führen.
- Moderne Erkenntnisse ( Psychologie, Sexualmedizin, Molekularbiologie und Neurowissenschaften) zeigen, dass sich die negativen Effekte eines Trauma auf ein ganzes Leben und bis in die nächste Generation aus-, und hineinwirken können.
- Die Effekte spiegeln sich sogar in der DNA Funktion wider. Außerdem sind die Gehirnfunktionen (neurochemisch, hormonell), Nerven, Denken, Gefühle und Verhalten betroffen. Abläufe und Reaktionen auf traumatische Ereignisse sind individuell verschieden. Sie sind abhängig vom Alter, von der inneren Resilienz, von der Häufigkeit trauma-tischer Ereignisse und von dem unterstützenden Umfeld.
Traumatische Ereignisse erfolgen durch:
Außeneinwirkung:
- Naturkatastrophen, Unfälle, Verlust durch plötzlichen und/oder gewaltsamen Tod, Verletzungen, Operationen, schwere Krankheiten u.a.m.)
Von Menschen gemacht:
- Traumatische Ereignisse in der Kindheit beinhalten Vernachlässigung, sexueller /Körperlicher/ emotionaler Missbrauch (u.a.m), Vergewaltigung, Überfall (u.a.m.). Zu den erlittenen Kindheitstraumata gehören Unfälle, schwere Krankheiten, Komplikationen bei einer Operation, und erlittene Verbrennungen.
- Traumatische Ereignisse stellen häufig zwischenmenschliche Gewalterfahrungen dar. Auch der Verlust wichtiger Bezugspersonen durch den Tod oder durch eine längerfristige Trennung gehören zu traumatischen Erfahrungen in der Kindheit. Handelt es sich um Verlusterfahrungen in der Kindheit, gehen sie häufig mit einer traumatischen Trauerreaktion einher.
- Traumatische Ereignisse können einmalig oder mehrfach (multipel) erfolgen. Auch können sie miteinander verschränkt auftreten ( kumulativ). Hierzu gehören Vergewaltigungen, Mißhandlungen, Folter, Kriegsgeschehnisse, Flucht und Vertreibung.
Was passiert nach einem Trauma im Organismus?
- Bei einem traumatischen Ereignis stellen sich veränderte körperliche und mentale Prozesse ein. Auf der körperlichen Ebene finden vermehrt neurobiologische Prozesse im Organismus statt, die an Immobilität und Übererregung gekoppelt sind.
- Mental entstehen auf der gedanklichen Ebene Verarbeitungsmuster, die oftmals mit Schuld („Was ist an mir nicht o.k., dass ich das zulassen konnte?“) zu tun haben, auf der emotionalen Ebene sind sie häufig mit ausgeprägten Gefühlen von Hilflosigkeit, Ohnmacht, Angst und Scham verbunden, die sich im Körper widerspiegeln.
Traumafolgestörungen nach traumatischen Ereignissen:
- Es kann sich aus einem oder mehreren traumatischen Ereignissen eine anhaltende posttraumatische Belastungsstörung/PTBS (einfach, chronisch, komplex) entwickeln. Aber auch andere Traumafolgestörungen können sich entwickeln. Zu ihnen gehören Depressionen, Ängste, zwanghaftes Verhalten, Anpassungsstörungen, Suchtverhalten, dissoziales Verhalten, Persönlichkeitsstörungen, somatische Beschwerden, dissoziative Störungen.
- Bei einem traumatischen Verlust kann sich auch eine traumatische Trauerreaktion entwickeln. Es können mehrere Traumafolgestörungen gemeinsam auftreten. Dann werden sie als komorbide Traumafolgestörungen diagnostisch erfasst und behandelt.
3. Die Posttraumatische Belastungsstörung (PTBS):
Das Störungsbild einer PTBS:
- das Gedächtnis der Person wird von der traumatischen Erfahrung überschwemmt. Die Gedächtnisfunktion ist aus dem Gleichgewicht geraten, und produziert eine hohe Erregung und andere körperliche Effekte (psychophysiologische Alarmreaktonen).
- Bei einer PTBS wirkt das traumatische Ereignis weiter nach; innerlich durch körperliche Dauerrregung (Gehirn/Nervensysteme) und äußerlich durch traumatische Stressoren (Ort, Verhalten, Geruch, usw.).
- Dies geschieht, obwohl seine unmittelbare Bedrohung vorüber ist.
Dann ist eine Psychotherapie (Trauma-Therapie) dringend ratsam.
Die Symptombereiche einer PTBS:
Nacherleben:
- unwillkürlich Erinnerungen und Bilder (Flashbacks), Alpträume, starke körperliche Erregung auf traumatische Stressoren, dissoziatives „entrückt-sein“.
Vermeidung:
- Es werden Stressoren vermieden, die an das Trauma erinnern: Situationen, Gegenstände, die daran erinnern vermeiden; nicht (s) mehr fühlen müssen und nicht mehr daran denken.
Ins Negative veränderte Gedanken und Stimmungslage:
- Unfähigkeit, sich an einzelne Abläufe des traumatischen Ereignisses zu erinnern; gestörte negative Glaubenssätze (Ich bin schlecht); gestörtes Ausmaß an Selbstanklagen und andere anklagen; anhaltendes Erleben von Furcht, Scham, Horror, Schuld, Ärger; Verlust von Interessen und Vergnügungen; Unmöglichkeit positive Emotionen zu erleben; sich von der Umwelt abgetrennt erleben.
Veränderungen in der Erregbarkeit und Reaktivität:
- leichte Irritierbarkeit, aggressives Verhalten; selbstdestruktives Verhalten; Überwachsamkeit; Konzentrationsprobleme (Gedächtnis); Schlafstörungen.
Veränderungen im Alltag:
- Soziale und zwischenmenschliche Einschränkungen mit Hang zur Isolation; keine Gefühle zeigen infolge starker Angst; übermäßig kontrolliertes Auftreten, um explodierenden Ärger zu verhindern; Intimität und Nähe produziert zu viel traumaassoziierte Erregung; Arbeitssucht; Hochrisikoverhalten - Dauer: (mind.) ein Monat
4. Die Komplexe posttraumatische Belastungsstörung (KPTBS) - aus: Website der DeGPT/Textvorlage:
- Besonders schwere oder wiederholte bzw. langanhaltende Traumatisierungen, zum Beispiel infolge psychischer, körperlicher oder sexueller Gewalterfahrungen oder auch Erfahrungen körperlicher bzw. emotionaler Vernachlässigung in der Kindheit, können erhebliche Beeinträchtigungen des Erlebens, Denkens, Fühlens und auch der Interaktion mit der Umwelt nach sich ziehen.
- Bei vielen Betroffenen prägt sich ein vielfältiges Beschwerdebild aus, das ein Muster typischer Veränderungen beinhaltet und als komplexe posttraumatische Belastungsstörung bezeichnet wird:
Veränderungen der Emotionsregulation und Impulskontrolle:
- Oft haben die Betroffenen erhebliche Schwierigkeiten im Umgang mit belastenden oder unangenehmen Gefühlen wie zum Beispiel Ärger, Wut oder Trauer. Es gelingt ihnen nicht, die nötige Distanz zu den inneren Vorgängen herzustellen und sich selbst zu beruhigen.
- Entsprechend reagieren sie entweder unverhältnismäßig emotional, zum Teil bis hin zum Kontrollverlust, oder wenden große Kräfte auf, um die ihnen "bedrohlich" erscheinende eigene Emotionalität vor den Mitmenschen zu verbergen. Sind die Betroffenen in ihrer Regulationsfähigkeit überfordert, äußert sich das gelegentlich auch in Wutausbrüchen, fremd- bzw. selbstverletzendem Verhalten oder „Selbstberuhigungsversuchen“ mittels Alkohol oder Drogen.
- Viele Betroffene haben überdies mit starken autodestruktiven Impulsen zu kämpfen, was sich nicht nur durch vorsätzliche selbstverletzende Handlungen bis hin zur Suizidalität, sondern auch durch offenkundige Nachlässigkeit in Sicherheitsfragen äußert.
- Auch die Vermeidung oder im Gegenteil das übermäßige bis zwanghafte Ausleben von Sexualität gehören in diesen Bereich.
Veränderungen in Aufmerksamkeit und Bewusstsein:
- Komplex Traumatisierte berichten häufig von Bewusstseinsphänomenen wie dissoziativen Episoden, in denen sich ihr bewusstes Erleben von der Außenwelt zurückzieht, ausgeprägten Erinnerungslücken oder sogenanntem Derealisations- bzw. Depersonalisationserleben, während dem die Umwelt distanziert und wie unwirklich erscheint oder das Gefühl besteht, "wie neben sich" zu stehen.
- Andererseits kann es auch zu belastendem Wiedererleben der traumatisierenden Erfahrungen in Form intrusiver Symptome kommen.
Veränderungen der Selbstwahrnehmung:
- Viele Betroffene erleben sich selbst als hilflos und haben das Gefühl, nur wenig Einfluss auf den Verlauf ihres Lebens nehmen zu können.
- Oft melden sich ausgeprägte Schuldgefühle, selbst in Situationen, in denen deutlich ist, dass der Betreffende keine Verantwortung zu tragen hat.
- Viele komplex Traumatisierte fühlen sich isoliert von ihren Mitmenschen und haben aufgrund von Schamgefühlen große Schwierigkeiten damit, sich anderen Menschen so zu zeigen, wie sie sind. Zumeist besteht nur ein geringes Selbstwertgefühl und häufig leben Betroffene in der Überzeugung, von niemandem wirklich verstanden zu werden.
Veränderungen in Beziehungen zu anderen:
- Aufgrund ihrer häufig äußerst belastenden Vorerfahrungen im zwischenmenschlichen Bereich haben komplex Traumatisierte oft große Schwierigkeiten, anderen Menschen zu vertrauen.
- Viele Betroffene sind deshalb sehr vorsichtig, wenn es darum geht, mit anderen Menschen in Kontakt zu treten und tun sich schwer im Austragen und Bewältigen von Konflikten.
- Gleichzeitig haben sie nicht selten nur wenig Gespür für die eigenen Grenzen, so dass sie wiederholt in Situationen geraten, in denen sie ausgenutzt oder sogar missbraucht werden.
- Manche komplex Traumatisierte übernehmen hingegen selbst die Täterrolle und verletzen andere Menschen seelisch oder körperlich.
Somatisierung:
- Betroffene leiden oftmals unter zahlreichen körperlichen Beschwerden, für die keine organische Erklärung gefunden werden kann. Die Beschwerden können sehr vielfältig sein und jedes Organsystem umfassen.
- Nicht selten treten mehrere Symptome gleichzeitig auf. Besonders häufig sind chronische Schmerzzustände, Beschwerden des Verdauungssystems, Erschöpfung, Schwindel sowie Beschwerden im Bereich des Herzens, der Atmung sowie des Harn- oder Genitaltraktes.
Veränderungen von Lebenseinstellungen:
- Viele komplex Traumatisierte tragen eine große Verzweiflung und Hoffnungslosigkeit in sich und fühlen sich resigniert und desillusioniert. Werte, Lebenseinstellungen oder religiöse Überzeugungen, die möglicherweise zu einem früheren Zeitpunkt im Leben noch Halt gegeben hatten, haben ihre Bedeutung verloren oder ergeben keinen Sinn mehr.
- Da die komplexe PTBS ein sehr heterogenes Krankheitsbild ist und bisher in den gängigen Diagnosemanualen ICD-10 und DSM-V keine bzw. kaum Erwähnung findet, bleibt sie häufig lange unerkannt.
- Überdies besteht eine hohe Überschneidung mit anderen psychischen Erkrankungen wie der Borderline-Persönlichkeitsstörung, der nicht-komplexen PTBS, den dissoziativen Störungen, Depressionen, Angst- bzw. Panikstörungen sowie Sucht- und Zwangserkrankungen.
- Oft werden deshalb zunächst andere Diagnosen gestellt. Dass ein Zusammenhang mit einer Traumatisierung besteht, wird nicht selten erst später erkannt.
- Die richtige Einschätzung ist jedoch die Voraussetzung dafür, dass komplex traumatisierte Menschen die Behandlung erhalten, die sie benötigen – zumeist eine spezifische und qualifizierte Traumatherapie. Wichtig und hierfür hilfreich wird die Darstellung der komplexen PTBS im neuen ICD-11 werden, das ab 2022 in Kraft treten soll.
5. Die Traumafolgestörungen bei Kindern und Jugendlichen:
- Traumatische Ereignisse führen nicht immer bei den Kindern oder Jugendlichen zu Traumafolgestörungen, und benötigen dann auch keine traumafokussierte Behandlung.
- Die Entwicklung der Traumafolgestörungen hängt von mehreren Faktoren ab: dem (Verarbeitungs-) Alter des Kindes, der Häufigkeit der traumatischen Ereignisse und der Vorgeschichte der traumatischen Ereignisse.
- Werden ggf. ein interpersonales traumatisch- missbräuchliches Gewaltverhalten in der Kindheit und Jugend durch wichtige Bindungspersonen (in und außerhalb der Familie) verübt, ist die Wirkung vielfach ungünstig erhöht.
- Es können sich gehäuft Traumafolgestörungen herausbilden, die sich über die gesamte Lebensspanne hinweg auf die Entwicklung der kindlichen und jugendlichen Persönlichkeit ungünstig in allen Lebensbereichen auswirken können.
- Kinder / Jugendliche sind besonders anfällig für Belastungen und Traumatisierungen (Gewalterfahrungen und Verlust in der Kindheit und im Jugendalter) und reagieren mit unterschiedlichen Folgestörungen, deren Problematik oftmals von außen nicht als Folge einer traumatischen Belastung erkannt und zugeordnet werden.
- Dazu gehören: Ängste, depressive Störungen, Einnässproblematik, ADHS, Suchtverhalten, innere Abwesenheit, Impulsivität, aggressives Verhalten, Alpträume, Schulphobie, Trennungsängste, Konzentrationsstörungen, Niedergeschlagenheit, Selbstzweifel, (psycho-) somatische Erkrankungen, Schul-, und Ausbildungsabbrüche.
- In diesen Fällen ist eine frühzeitige psychologisch-psychotherapeutische Unterstützung und Beratung angesagt. Dabei gilt es die betroffenen Kinder und Jugendlichen und auch ihre Familienangehörigen, Bezugspersonen und Sozialpartner einzubeziehen.
- Fazit: Für Kinder können sich traumatische Ereignisse verheerend auswirken. Besonders, wenn sie mehrfach von nahestehenden Bezugspersonen ausgeübt wurden.
- Traumatische Ereignisse in der Kindheit können den gesamten Entwicklungsprozess eines Kindes hemmen. Dann spricht man auch von einer traumatischen Entwicklungsstörung bei Kindern und Jugendlichen.
6. Die entwicklungsangepasste Traumafokussierte kognitive Therapie für Kinder und Jugendliche (Tf-KVT) - An wen richtet sich die Tf-KVT?
- Die Zielgruppe für die Tf-KVT in der Einzeltherapie und in der Gruppentherapie sind Kinder oder Jugendliche, die nach unterschiedlichen traumatischen Ereignissen unter den Traumafolgestörungen leiden.
Welche traumatischen Ereignisse werden in die Tf-KVT einbezogen?
- Zu den traumatischen Ereignissen können Unfälle, schwere Krankheiten, Komplikationen bei einer Operation, und erlittene Verbrennungen, und nach Kathastrophen (Hausbrand, Überschwemmungen).
- Traumatische Ereignisse können sich auch auf zwischenmenschliche Gewalterfahrungen beziehen. Ebenso sind der Verlust wichtiger Bezugspersonen durch Tod, durch eine längerfristige Trennung, Krankheit einzubeziehen. Handelt es sich um derartige traumatische Verlusterfahrungen, können sie mit einer traumatischen Trauerreaktion bei dem Kind und Jugendlichen einhergehen.
Aufbau und Inhalt:
- In der TF-KVT fließen Kenntnisse zur Entwicklungstraumatisierung, zu Bindungsstörungen und es fließt eine systemische Sicht auf die gesamte Familie und das weitere soziale Umfeld ein.
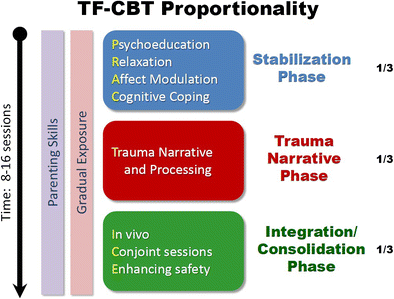
- Tf-KVT umfasst 3 Therapiephasen, die modular aufeinander aufbauen. Sie lassen sich auf die individuellen Probleme und Bedürfnisse des Kindes und des Jugendlichen und seine Familie oder Bezugspersonen flexibel anwenden.
- Das Trainingsprogramm dient im 1. Trainingsabschnitt zur Stabilisierung durch Vermittlung von Fertigkeiten und es dient zur Ressourcenstärkung. In der 2. Phase werden Traumaprozessierende Methoden (Arbeit mit dem Traumanarrativ) angewandt. Die 3. Phase dient der Integrationsarbeit. Dazu gehören: Sicherheitserleben stärken, Konsolidierung, Therapiebeendigung
Tab. zur Illustration der Therapiephasen (aus dem Englischen: Journ Child Adol Trauma; Fig. 1 TF-CBT Components and Phases. © 2012, J. Cohen, A. Mannarino & E. Deblinger)
Tf-KVT - Trainingseinheiten:
- 1. Phase Stabilisierungsphase: Psychoedukation, Ressourcenorientierung, Aneignung von Fertigkeiten: körperlich: Entspannung/ Achtsamkeit; emotional: Umgang mit schwierigen Gefühlen, gedanklich: Gedankenunterbrechung und positive Instruktionen (für Kinder/Jugendliche/Angehörige)
- 2. Phase Stress- und Trauma-Arbeit: Durcharbeiten der Traumatischen Erlebnisse und Entwicklung eines (neuen und stärkenden) Trauma Narrativs Analog: Traumatische Trauer-Arbeit: mit Kind-/Jugendliche, Familie/relevante Bezugspersonen
- 3. Phase Integrationsarbeit: Sicherheitserleben stärken, Konsolidierung, Therapiebeendigung
Organisatorisches:
- Die Tf-KVT ist geeignet für betroffene Kinder und Jugendliche in der Einzeltherapie - und kann auch gut in eine Gruppentherapie einbezogen werden. Es finden im Vorfeld Therapie vorbereitende Gespräche mit dem Kind/Jugendlichen und der Familie/Bezugspersonen statt. Die Eltern / Bezugspersonen werden in das Behandlungsprogramm in regelmäßigen Abständen einbezogen.
- Es findet in jedem Therapieabschnitt (mind.) eine gemeinsame Sitzung mit der Familie/Bezugspersonen statt.
- Die Tf-KVT kann über den Krankenkassen-Antrag für Kinder / Jugendliche in meiner Praxis durchgeführt werden - oder ohne Kassenantrag auf Selbstzahlerbais.
Kontakt: Sie erreichen mich unter der Kontaktanfrage, per Mail: AKarameros@t-online.de und zur persönlichen Rücksprache und Terminvereinbarung in der wöchentlichen Telefonsprechzeit Mi.: 12.00 - 14.00 Uhr.